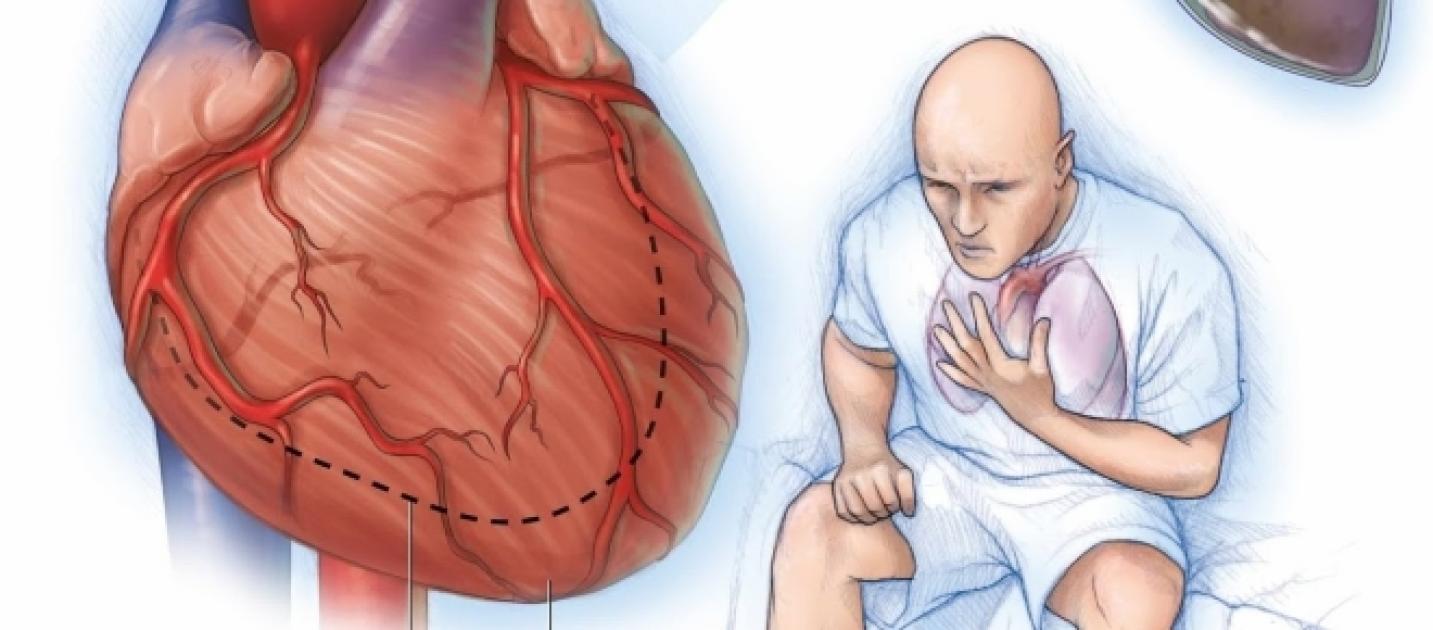
Сердечной недостаточностью называется нарушение нормального функционирования сердца, при котором левый желудочек не обеспечивает достаточный выброс крови в аорту, вследствие чего развивается ишемия всех структур организма.
Острой сердечной недостаточностью (ОСН) принято считать клинический синдром, характеризующийся быстрым возникновением или усилением симптомов нарушения функции сердца. Уменьшается выброс крови из левого желудочка в аорту, снижается кровообращение в тканях, увеличивается давление в артериолах, формируется застой.
Острую сердечную недостаточности необходимо расценивать как жизнеугрожающее состояние, требующее немедленного оказания медицинской помощи.
Этиология
Из наиболее частых причин развития клинического синдрома следует выделить:Интракардиальные:
Инфаркт миокарда (некроз значительного участка сердечной мышцы, разрыв стенки органа);
- Декомпенсация ХСН;
- Некоторые типы аритмий, остро возникшая аритмия;
- Патологии сосудистой системы, препятствующие нормальному кровотоку (тяжелая патология клапанного аппарата, тромботические массы);
- Расслоение аорты;
- Воспалительные заболевания миокарда (тяжелый миокардит);
- ТЭЛА;
- Гипертоническая болезнь, а именно – гипертонический криз;
- Травматическое повреждение сердца.
- Отсутствие лечения и недостаточная приверженность лечению сердечно-сосудистой патологии, особенно ХСН;
- Инфекционно-воспалительные заболевания (пневмония, сепсис);
- Синдром системного воспалительного ответа;
- Острое нарушение мозгового кровообращения;
- Обширные хирургические вмешательства;
- Алкогольная интоксикация;
- Новообразования надпочечников (феохромоцитома);
- Превышение дозировки фармацевтических препаратов;
- Острое повреждение почек;
- Тиреотоксический криз.
Патогенез
Ввиду острого нарушения функции миокарда левого желудочка, последний не способен адекватно поддерживать сердечный выброс, достаточный для обеспечения потребностей периферической циркуляции. Это влечет за собой уменьшение кровоснабжения (гипоперфузию) всех органов и тканей организма с соответствующими проявлениями, вплоть до полиорганной недостаточности. Кроме того, развивается венозное полнокровие, повышается давление в лёгочных венах, формируется застой по малому кругу кровообращения.Классификация
Различают 2 вида клинического синдрома: впервые возникшую (патология сердечно-сосудистой системы ранее не была диагностирована или отсутствует) острую сердечную недостаточность и декомпенсацию хронической сердечной недостаточности.В зависимости от симптомов, признаков патологии на рентгенографии ОГК выделяют 4 стадии ОСН (классификация Killip, применима для пациентов с коронарными катастрофами):
1. 1 стадия. Данные, свидетельствующие в пользу сердечной недостаточности, отсутствуют.
2. 2 стадия. Есть признаки ОСН: в нижних отделах легких можно выслушать влажные хрипы, повышено венозное давление.
3. 3 стадия. Тяжёлая сердечная недостаточность. Диагностируется отек лёгких, влажные хрипы - более чем над половиной легочных полей.
4. 4 стадия. Кардиогенный шок. Выраженное снижение АД, признаки полиорганной недостаточности.
Для людей с декомпенсированной хронической сердечной недостаточностью предложена следующая классификация:
Класс 1. Отсутствуют проявления ишемии тканей и застойные явления в легких;
Класс 2. Признаков ишемии тканей нет, есть застойные явления в легких;
Класс 3. Присутствуют признаки ишемии тканей, нет застойных явлений в легких;
Класс 4. Диагностируются признаки ишемии тканей и застойные явления в легких.
Клиническая картина
Клиническую картину впервые возникшей острой сердечной недостаточности составляют 2 патологических синдрома: кардиогенный шок и отек легких. Каждый из них имеет свою характерную симптоматику.Кардиогенный шок.
К симптомам кардиогенного шока, вызванного сердечной недостаточностью, следует отнести:
- Болевой синдром. Выражен в первые минуты от начала шока. Боль интенсивная, давящая, сжимающая. Иррадиирует в левую половину тела. Появляется беспокойство, чувство страха смерти.
- Артериальная гипотензия. Систолическое артериальное давление менее 90 мм рт.ст.
- Диурез снижен или полностью отсутствует;
- Нарушение сознания вплоть до развития комы;
- Нарастает дыхательная недостаточность;
- Цианоз;
- Изменения кожных покровов: бледные, влажные;
- Полиорганная недостаточность.
К симптомам отека легких, вызванного сердечной недостаточностью, следует отнести:
- Нарастающая одышка;
- Чувство беспокойства и возбуждения, затем заторможенность и нарушение сознания;
- Цианоз;
- Кожные покровы бледные, влажные;
- Набухание вен шеи;
- Выделение розовой пенистой мокроты;
- Тахикардия.
Помимо клинической картины острой сердечной недостаточности, наблюдаются и симптомы вызвавшего ее заболевания.
Встречаются и другие клинические варианты течения острой сердечной недостаточности:
- Гипертензивная. Сократительная функция левого желудочка относительно сохранена, диагностируется отек легких, значительное увеличение артериального давления.
- Изолированная правожелудочковая. Возрастает давление в яремных венах, возможна гепатомегалия. Снижается артериальное давление, падает сердечный выброс.
- ОСН с высоким сердечным выбросом. Застой в малом круге кровообращения, наджелудочковые тахиаритмии.
- Острая декомпенсация ХСН.
Клинические проявления застоя по малому и большому кругу кровообращения:
- Ортопноэ;
- Одышка;
- Отеки нижних конечностей;
- Боль в правом подреберье ввиду растяжения глиссоновой капсулы печени;
- Набухание яремных вен;
- Асцит.
Клинические проявления гипоперфузии тканей связаны с уменьшением сердечного выброса и недостаточностью кислородного насыщения тканей, нарушается выведение продуктов метаболизма. Как результат, развивается ишемия, нарушается функционирование органа. Симптоматика поражения каждой структуры различна. При отсутствии оказания медицинской помощи развивается полиорганная недостаточность.
Диагностика
Основными задачами диагностического этапа являются максимально быстрое проведение физикального, лабораторного и инструментального обследования для проведения дифференциальной диагностики, выяснения причины развития клинического синдрома и принятия решения о тактике дальнейшего лечения.Если пациент находится в сознании, необходимо выяснить жалобы человека, собрать анамнез заболевания и жизни. Особенно это важно при декомпенсации хронической сердечной недостаточности для выбора новой тактики лечения.
Далее проводится физикальное обследование. Следует оценить кожные покровы (цвет, температуру, сухие или влажные), осмотреть нижние конечности, живот на предмет отеков, выявить набухание яремных вен. Измерить давление, пульс, оценить характеристики последнего (наполнение, ритмичность, напряжение). Провести аускультацию лёгких (можно выслушать влажные хрипы) и сердца. Также врач проводит пальпацию и перкуссию органов брюшной полости (возможно определить размеры печени и асцит).
Лабораторная диагностика. В обязательном порядке проводится клинический и биохимический анализ крови с оценкой глюкозы, мочевины, креатинина, трансаминаз, билирубина, оцениваются КФК-МВ, тропонины. При подозрении на тромбоэмболию легочной артерии – Д-димер. При тяжёлом течении определяют газовый состав артериальной крови. По возможности необходимо оценить уровень BNP или NT-proBNP.
Из инструментальных методов диагностики применяется:
- Электрокардиография. Позволяет оценить ритм сердца, иногда определить этиологический фактор острой сердечной недостаточности.
- Рентгенография органов грудной клетки. Метод позволяет определить размеры сердца, контуры органа, выраженность застоя в малом круге кровообращения.
- Эхокардиография. Метод позволяет оценить структурное и функциональное состояние сердечной мышцы: оценивается состояние клапанного аппарата, сократительной способности миокарда. При сочетании с допплерографией возможно измерить характеристики кровотока.
- Пульсоксиметрия. Проводится для определения насыщения крови кислородом.
- При недостаточной информативности перечисленных методов диагностики могут применяться компьютерная и магнитно-резонансная томография. В частности, при подозрении на расслоение аневризмы аорты.
По показаниям назначаются консультации узких специалистов.
Лечение
Пациенты с острой сердечной недостаточностью подлежат экстренной госпитализации в отделение интенсивной терапии. Требуется проводить мониторинг артериального давления, ЧСС, температуры, частоты дыхания. При подозрении на инфаркт миокарда или аритмию, необходимо проводить мониторирование электрокардиограммы. Цели лечения в стационаре: восстановление показателей гемодинамики, улучшение перфузии органов, увеличение оксигенации крови, снижение клинической симптоматики.Оксигенация крови
Основой лечения пациентов с острой сердечной недостаточностью является поддержание уровня оксигенации крови (не менее 95%). Это обеспечит достаточное насыщение тканей кислородом и предупредит развитие полиорганной недостаточности. Такая величина может быть достигнута как инвазивным (эндотрахеальная интубация), так и неинвазивным (без эндотрахеальной интубации) способом.Медикаментозная терапия.
Для лечения пациентов с острой сердечной недостаточностью применяются фармацевтические препараты следующих групп:Наркотические анальгетики (морфин).
Применяется при раннем лечении тяжелой ОСН, при интенсивном болевом синдроме, возбуждении пациента и выраженной одышке. Препарат урежает частоту сердечных сокращений, приводит к дилятации кровеносных сосудов.
Вазодилататоры (в том числе нитраты).
Применяют при снижении тканевой перфузии, застойных явлениях, олигоурии. Назначение данных препаратов возможно только при нормальном или повышенном артериальном давлении.
Ингибиторы ангиотензинпревращающего фермента.
Вопрос о необходимости применения лекарственных средств данной группы остается дискутабельным. Однако препараты данной группы должны быть назначены у пациентов с ХСН и низкой фракцией выброса левого желудочка при отсутствии противопоказаний.
Диуретики.
Показаны при явлениях застоя и признаках перегрузки объемом. Чаще используют петлевые диуретики. Лекарственные средства способствуют расширению кровеносных сосудов, уменьшают легочное сосудистое сопротивление. Лечение проводится под контролем уровня калия и натрия в организме.
Инотропные средства.
Назначают при снижении тканевой перфузии независимо от того, есть застойные явления или нет. Применение препаратов данной фармацевтической группы ограничено. Причина тому: увеличение вероятности развития жизнеугрожающих аритмий, прогрессирование дисфункции левого желудочка и ишемии сердечной мышцы.
Антикоагулянты. Применяются при фибрилляции предсердий, остром коронарном синдроме, тромбоэмболии лёгочной артерии.
Также должно проводиться лечение заболевания, спровоцировавшего острую сердечную недостаточность.
Хирургические вмешательства
При неэффективности проведения консервативного лечения прибегают к хирургическим вмешательствам. Их целью является восстановление кровоснабжения сердечной мышцы, коррекция структурных элементов сердца, механические способы временной поддержки кровообращения. Проводятся коронарное стентирование и шунтирование с поддержкой кровообращения, фиксация механических насосов, трансплантация сердца.Материал (статью) проверял эксперт:
Врач-кардиолог, научный сотрудник
Бояринова Мария Анатольевна