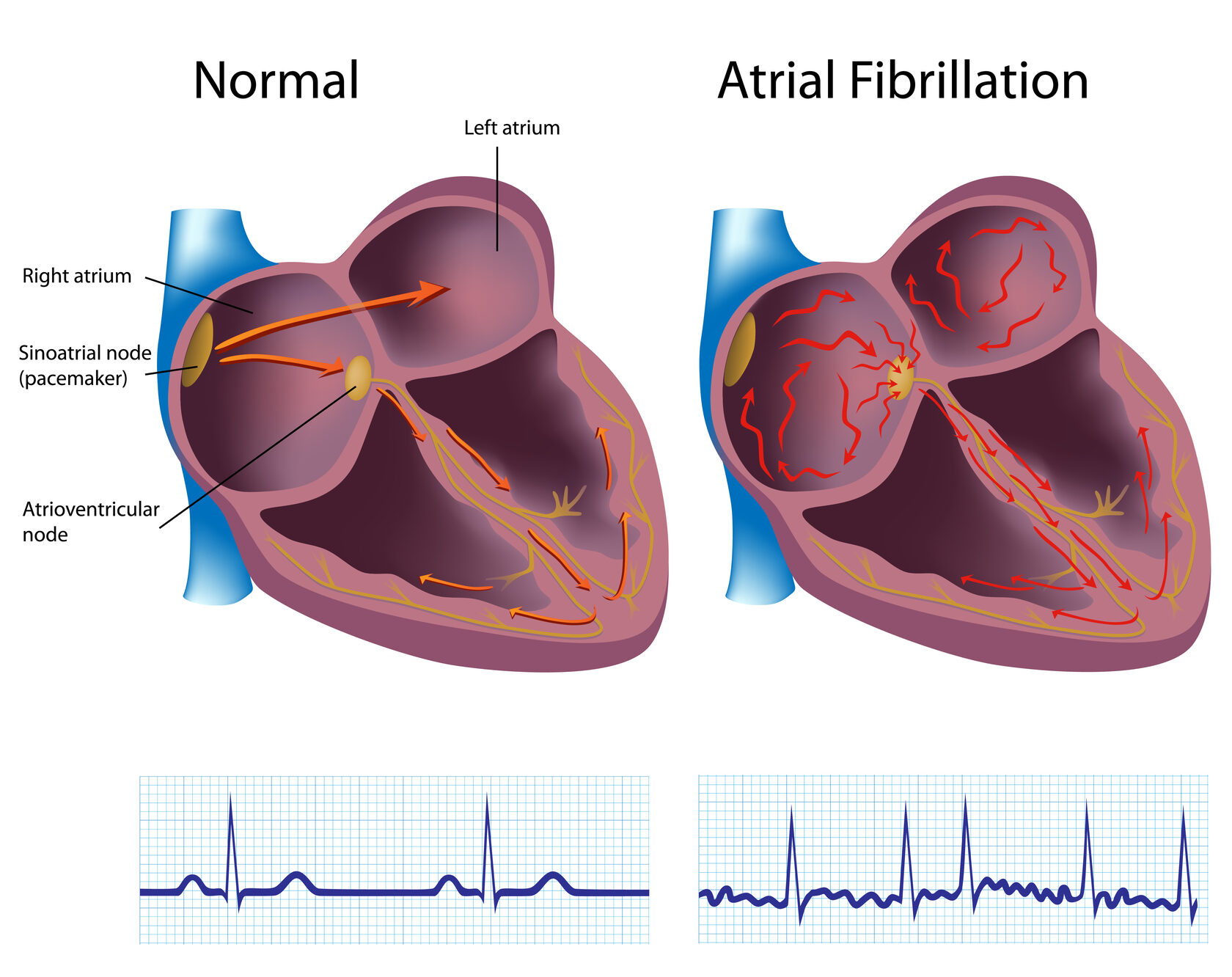
Мерцательная аритмия - это один из видов наджелудочковой тахиаритмии, характеризующийся нерегулярным, хаотическим возбуждением и сокращением миокарда предсердий. Частота возбуждения предсердий при данной форме нарушения ритма колеблется от 350 до 700 ударов в минуту. Продолжительная по времени аритмия (более 2 cуток) повышает вероятность формирования тромботических масс в полости предсердия, с последующими явлениями тромбоэмболических осложнений в виде развития инфаркта головного мозга. Постоянная же форма тахисистолической фибрилляции предсердий может приводить к возникновению хронической недостаточности кровообращения.
Эпидемиология
Мерцательная аритмия - один из наиболее часто диагностируемых типов нарушений ритма. Распространённость патологии в общей популяции достигает 1-2%. С возрастом данное значение лишь возрастает..Этиология
Все этиологические факторы развития фибрилляции предсердий можно разделить на интракардиальные (патология сердечно-сосудистой системы) и экстракардиальные (заболевания остальных органов и систем организма).К первым из перечисленных этиологических факторов следует отнести:
- Гипертоническая болезнь;
- Сердечная недостаточность;
- Кардиомиопатии с ремоделирвоанием миокарда предсердий;
- Патология клапанного аппарата (диагностируется приблизительно у 30% пациентов с мерцательной аритмией);
- ИБС;
- Врожденные пороки сердца;
- Воспалительные патологии стенок сердца (перикарда, миокарда);
- Локализованные в сердце доброкачественные и злокачественные новообразования (миксома, ангиосаркома).
- Заболевания щитовидной железы (может быть единственной причиной МА и способствовать развитию ее осложнений, даже в стадии субклинической дисфункции);
- Наличие избыточного веса и ожирения;
- Сахарный диабет;
- Хроническая обструктивная болезнь и другая патология легких;
- Также важным этиологическим фактором развития мерцательной аритмии является апноэ во время сна, особенно в сочетании с артериальной гипертензией, сахарным диабетом и органическим заболеванием сердца;
- Мерцательная аритмия, причина которой не установлена, называется идиопатической.
Патогенез
Механизм развития фибрилляции предсердий можно представить 4 звеньями:1. Предсердные факторы
a. Патологические изменения физиологического функционирования миокарда предсердий, предшествующие мерцательной аритмии.
Любые органические патологии сердца вызывают изменения в структуре всех отделов сердца. Не исключением являются и предсердия. В данных участках органа наблюдается разрастание соединительной ткани, фиброз. Это влечет за собой нарушение электрической проводимости в сердце, импульсы проводятся неоднородно. Появляются множество дополнительных очагов, способных стимулировать возбуждение желудочков.
b. Патологические изменения физиологического функционирования миокарда предсердий, являющиеся следствием мерцательной аритмии.
По мере прогрессирования аритмии, нарушаются электрофизиологические свойства миокарда, структура предсердий и их функционирование. Изменяется ионный баланс. Мерцательная аритмия становится стабильной.
2. Клинические взаимосвязи
a. Атриовентрикулярное проведение.
В норме, атриовентрикулярный узел служит «фильтром», который препятствует значительному увеличению частоты систол желудочков. Импульсы к последним не проводятся, но рефрактерность узла при этом изменяется, что влечет за собой замедление или блокирование дальнейших систол предсердий.
b. Нарушения гемодинамики.
При высокой частоте сердечных сокращений уменьшается диастола. Кровенаполнение желудочков в диастолу становится меньше. В результате может снижаться сердечный выброс. Развиваются гемодинамические нарушения.
c. Тромбоэмболические осложнения.
Левое предсердие расширяется, полноценного сокращения не происходит, ушко предсердия опорожняется пассивно, кровоток замедляется. Развивается стаз крови, гиперкоагуляция, в структуре скапливаются тромботические массы. Этому способствуют и анатомические особенности ушка левого предсердия. Помимо прочего, само существование мерцательной аритмии характеризуется активацией свертывающей системы крови и агрегацией тромбоцитов.
3. Электрофизиологические механизмы
Гипотеза множественных волн возбуждения.
По предсердиям проводится множество хаотичных волн. При этом начало и окончание возбуждения взаимодействуют между собой, приводя к «уничтожению» друг друга и формированию новых импульсов. Тогда как столкновение или соединение волн влечёт за собой уменьшения их числа.
Очаговые механизмы (действие на миокард провоцирующих факторов, циркуляция возбуждения re-entry);
4. Генетическая предрасположенность (фибрилляция предсердий обусловлена наследственно отягощённым анамнезом пациента).
Классификация мерцательной аритмии
Единой классификации мерцательной аритмии не существует. Варианты патологии подразделяются в зависимости от клинической симптоматики, причин формирования нарушения ритма, а также механизмов его развития.По клиническому течению выделяют следующие формы:
- Впервые выявленная (эпизод диагностирован впервые. Тяжесть и длительность не имеют значения);
- Пароксизмальную. Может длиться от пары минут до недели. Ритм возвращается к норме самостоятельно (обычно в течение 1-2 суток). Также к этой группе относят нарушение ритма, которое с применением лекарственной терапии или кардиоверсии устраняется в течение первых 7 дней от начала эпизода.
- Персистирующая. Самостоятельно не проходит. Для восстановления ритма применяется лекарственная терапия или кардиоверсия. Длится более недели.
- Длительно персистирующая. Длится более года. Пациенту подобрана терапия для нормализации ритма и его сохранения.
- Постоянная форма. Диагноз выставляется в тех ситуациях, когда пациент вместе с врачом считают возможным сохранение фибрилляции предсердий, вместо попыток восстановления синусового ритма. Как правило, предшествующие попытки кардиоверсии или кардиохирургического вмешательства не приносили должного эффекта.
Определение типа фибрилляции предсердий важно для выбора тактики лечения нарушения ритма.
Клиническая картина мерцательной аритмии
В некоторых случаях мерцательная аритмия протекает без явно выраженной клинической симптоматики.Однако у большинства пациентов симптомы нарушения ритма все же есть. Человек жалуется на:
- Учащенное сердцебиение;
- Неритмичное сердцебиение;
- Одышку;
- Дискомфорт и тяжесть в области сердца;
- Снижение работоспособности;
- Общая слабость;
- Головокружение.
Помимо симптомов, характерных для приступа фибрилляции предсердий, могут возникать и признаки гемодинамических нарушений.
К таковым относятся:
- При ишемии головного мозга пациент жалуется на ухудшение общего самочувствия, хроническую усталость, затруднение концентрации внимания, головокружения, пресинкопальные состояния.
- Ишемия миокарда характеризуется болью в области сердца, приступами стенокардии, развитием вегетативных симптомов.
Осложнения
Осложнения мерцательной аритмии, в большинстве своём, обусловлены ишемией органов и тканей в результате снижения сердечного выброса, а также формированием тромбов.Тромбоэмболия. Чаще всего возникает тромбоэмболическая окклюзия артерий головного мозга, что приводит к ишемическому инсульту или транзиторной ишемической атаке. Реже развиваются кардиоэмболические осложнения в других бассейнах (системные эмоболии). Так, окклюзия коронарных артерий может приводить к инфаркту миокарда, тромботические массы, попавшие в ренальные артерии влекут за собой острое повреждение почек, закупорка тромбом печёночных артерий - острую печёночную недостаточность.
Сердечная недостаточность. В большинстве случаев, развивается при уже имеющейся патологии сердца (например, клапанные пороки), но также может возникать на фоне формирующейся аритмогенной кардиомиопатии. При определенных условиях (сердечная недостаточность с низкой фракцией выброса и тахисистолическая фибрилляция предсердий), мерцательная аритмия может осложниться острой левожелудочковой недостаточностью, отеком легких. При невозможности немедленного оказания медицинской помощи может привести к летальному исходу.
Диагностика
Диагностика мерцательной аритмии начинается с беседы с пациентом. Необходимо подробно изучить жалобы человека, возможное воздействие провоцирующих факторов, появление при определенных обстоятельствах. Далее врач собирает анамнез заболевания: выясняет давность клинической симптоматики, последовательность её развития, применялись ли какие-либо методы диагностики и лечения. Если да, то какой был результат. Также необходимо собрать анамнез жизни: изучить все хронические заболевания человека, эффективность проводимого лечения. Отдельное внимание следует уделить факторам риска мерцательной аритмии.После этого наступает черёд физикального обследования: необходимо провести антропометрию, измерить пульс, артериальное давление, выполнить аускультацию лёгких и сердца. Во время аускультации сердца, при наличии аритмии в момент обследования, врач может выслушать хаотичные тона. Громкость последних различна. Пульс неправильный, аритмичный. Присутствует дефицит пульса. Причина последнего состоит в том, что при аритмии не каждая систола желудочков сопровождается полноценным выбросом крови в аорту.
Полученные во время беседы и физикального обследования данные позволяют врачу предположить наличие у пациента мерцательной аритмии и назначить дополнительные методы обследования для подтверждения или исключения нарушения ритма сердца.
Лабораторная диагностика.
Из лабораторных методов обследования наиболее часто используются:
- Клинический анализ крови;
- Общий анализ мочи;
- Биохимический анализ крови (общий белок, мочевина, креатинин, мочевая кислота, глюкоза крови, липидограмма, калий, натрий, АСТ, АЛТ);
- Анализ крови на гормоны щитовидной железы.
Инструментальные методы диагностики:
1. Электрокардиография. Благодаря методу можно выявить нарушения сердечного ритма (доказать или исключить диагноз фибрилляции предсердий в момент приступа аритмии), выявить гипертрофию отделов сердца, определить блокаду ножек пучка Гиса, выявить признаки перенесенного инфаркта миокарда, проконтролировать ответ на проведение лекарственной терапии мерцательной аритмии и ее безопасность.
2. Холтеровское мониторирование электрокардиограммы. Время записи обычной ЭКГ совсем небольшое (1-2 минуты). Выявить за этот период времени мерцательную аритмию (если это не постоянная форма), достаточно трудно. Поэтому применяют холтеровское мониторирование ЭКГ. Аппарат в течение 24 часов, в условиях обычной жизнедеятельности пациента, записывает ритм сердца. Затем врач оценивает полученные данные и выставляет человеку определённый диагноз. Иногда применяется и многосуточное мониторирование ЭКГ.
3. Эхокардиография (ультразвуковое исследование сердца). Позволяет определить размер различных отделов сердца, оценить их функционирование, выявить пороки клапанов, иногда можно обнаружить тромботические массы и новообразования в полости левого предсердия, гипертрофию левого желудочка.
4. Рентгенография органов грудной клетки. Исследование позволяет диагностировать изменения легочной ткани, выявить признаки застойных изменений Также возможно оценить размеры сердца и сердечную талию.
5. Чреспищеводная эхокардиография. Применяется при недостаточной информативности трансторакального ультразвукового исследования. Через пищевод к сердцу подводится датчик, который позволяет получить изображение сердечных структур и клапанного аппарата в высоком качестве с максимально близкого расстояния. Методика позволяет обнаружить тромботические массы в ушке левого предсердия.
Инвазивные методы диагностики фибрилляции предсердий:
Электрофизиологическое исследование. Инвазивный метод диагностики. Используется при недостаточной информативности других способов. Для проведения методики необходимо наличие в клинике рентгенэндоваскулярного оборудования. Исследование выполняется для определения патогенеза мерцательной аритмии, участка дальнейшего проведения абляции, выявления других типов аритмий.
Для оценки нарушений гемодинамики, а также выявления этиологических факторов развития мерцательной аритмии, используются ультразвуковое исследование органов и тканей, кровеносных сосудов, компьютерная и магнитно-резонансная томография, ангиография. Может потребоваться консультация узких специалистов.
На основании данных, полученных в ходе диагностического поиска, врач выставляет пациенту диагноз и определяет тактику дальнейшего лечения нарушения ритма.
Лечение патологии
Лечение патологии в каждом конкретном случае назначается индивидуально.Основными целями лечения являются:
- Предотвращение развития тромбоэмболий;
- Достижение, стабилизация физиологического сердечного ритма или нормальной ЧСС;
- Снижение числа клинических проявлений патологии, сохранение качества жизни.
Предотвращение тромбоэмболии.
С этой целью пациенту назначаются антикоагулянты. Показания к проведению данного типа терапии и подбор лекарственного средства осуществляется с учётом риска тромбоэмболии. Рассчитывается последний по специальным шкалам. Также необходимо учесть вероятность развития кровотечения (также используются шкалы), поэтому подбор лекарственного средства должен производиться особо тщательно. Используемые фармацевтические группы: антагонисты витамина К (необходим подбор дозы и контроль МНО), прямые оральные антикоагулянты.Контроль ЧСС
Перед специалистами зачастую стоит выбор, контролировать ЧСС или стабилизировать физиологический ритм (контроль синусового ритма). Данные стратегии считаются равнозначными, так как отсутствуют различия в частоте неблагоприятных исходов заболевания; выбор одной из них осуществляется индивидуально, в том числе учитываются и предпочтения пациента. «Контроль ритма» также предполагает и «контроль частоты».Урежение и поддержание в нормальном диапазоне ЧСС становится возможным благодаря препаратам следующих фармацевтических групп: сердечные гликозиды, бета-адреноблокаторы, недигидропиридиновые блокаторы кальциевых каналов, некоторые антиаритмические медикаменты. Могут назначаться различные комбинации упомянутых лекарственных средств.
Достижение и стабилизация физиологического сердечного ритма.
Достижение и удержание синусового ритма позволяет нивелировать симптоматику патологии. Применяются с этой целью антиаритмические средства, в частности бета-адреноблокаторы.Электрическая кардиоверсия
Методика применяется для восстановления физиологического сердечного ритма. На переднюю поверхность грудной клетки накладываются электроды. Подаётся электрический ток. Уровень воздействия определяется типом патологии. В большинстве случаев данный вид лечения рекомендуют при нестабильности гемодинамики и формированию зоны ишемии миокарда, диагностируемой с помощью электрокардиографии или эхокардиографии, а также при плохой субъективной переносимости приступа. Может применяться и для планового восстановления ритма.Радиочастотная абляция
РЧА — методика воздействия на аритмогенные зоны радиочастотной энергией. Показана пациентам с симптомными рецидивами аритмии на фоне подобранной антиаритмической терапии, или выполняется как терапия первой линии при соответствующем выборе пациента. Эффективность данного способа не менее 74%. Вначале проводится ЭФИ. Врач выявляет очаг для проведения манипуляции. Затем приступает непосредственно к лечению нарушения ритма. Вводит в бедренную артерию специальный катетер. В тот момент, когда последний попадает в сердце, врач оказывает радиочастотное воздействие.Открытые хирургические вмешательства
Оперативное лечение применяется реже, чем рентгенэндоваскулярные методики. Выполняются мини-инвазивные торакоскопические вмешательства. Также врачи проводят операцию по типу «лабиринт» во время выполнения других операций на сердце (например, АКШ). Смысл хирургического вмешательства состоит в образовании «лабиринта», что прерывает прохождение импульса в изолированные отделы, благодаря чему электроимпульс из водителя ритма 1 порядка передаётся на атриовентрикулярный узел, не вызывая образование повторного входа очага возбуждения.Материал (статью) проверял эксперт:
Врач-кардиолог, научный сотрудник
Бояринова Мария Анатольевна